Approccio a un paziente di linfoadenite cervicale micobatterica
Approccio a un paziente di linfoadenite cervicale micobatterica di Ashish Rohtagi, Praveen Garg, Atul Goel!
Leggi questo articolo per conoscere l'approccio a un paziente con linfoadenite cervicale micobatterica.
Introduzione:
La malattia dei linfonodi periferici è la forma più comune di micobatterio polmonare extra. La linfoadenite micobatterica colpisce più frequentemente la regione cervicale. Può anche coinvolgere linfonodi ilari o mediastinici che sono frequentemente colpiti dopo un'iniezione polmonare iniziale.
La linfoadenopatia cervicale può anche derivare da malattie non tubercolari come infezioni batteriche della testa e del collo, linfomi e forme secondarie da malignità. La malattia può assomigliarsi a vicenda, ma è importante fare una distinzione tra loro per i loro corsi clinici e trattamenti sono diversi.
Bisogno di diagnosi:
Sebbene un test cutaneo derivato da proteina purificata (PPD), colorazione per bacilli acido rapido (AFB) e istopatologia del nodo possa fornire informazioni utili, i risultati positivi della coltura sono l'unico mezzo per confermare la diagnosi e per distinguere tra linfadenite tubercolare e non tubercolare. Oltre a richiedere 8-12 settimane per l'analisi finale, i rapporti sulla coltura positiva sono ottenuti solo nel 50-60 percento dei casi sospetti. Pertanto, è importante che un medico abbia una conoscenza approfondita della presentazione clinica e del decorso della malattia.
La distinzione clinica e di laboratorio tra linfadenite cervicale tubercolare e linfoadenite cervicale micobatterica non tubercolare è molto importante per la gestione della linfoadenite cervicale micobatterica. Poiché la tubercolosi della linfadenite cervicale è una manifestazione locale della malattia sistemica, la chemioterapia antitubercolare è considerata il trattamento principale. Al contrario, la linfadenite cervicale micobatterica non tubercolare è considerata una malattia localizzata che richiede l'escissione chirurgica.
Lavoro diagnostico:
Durante il tentativo di diagnosticare la sospetta linfoadenite da micobatteri, i seguenti punti importanti aiutano e devono essere presi in considerazione.
un. Età del paziente
b. Sintomi costituzionali come febbre, stanchezza o perdita di peso.
c. Storia del contatto con tubercolosi o tubercolosi.
d. Posizione dei nodi nel collo.
e. Esiste un coinvolgimento linfonodo cervicale multiplo o bilaterale
f. Esiste una formazione cronica di fistole da drenaggio locale
g. Risultato del test cutaneo PPD.
h. Prove di attività su tubercolosi polmonare pregressa sulla radiografia del torace.
io. Mycobacterium isolato dopo la coltura.
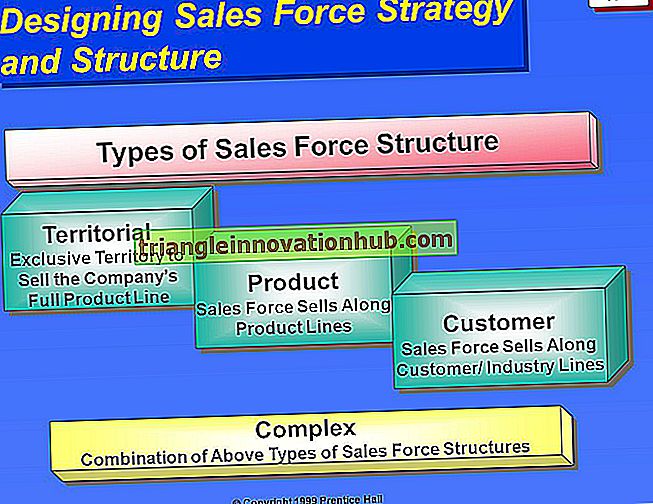
È generalmente accettato che le masse del collo nella linfoadenopatia cervicale tubercolare si trovino nel triangolo posteriore, nell'area sopra-clavicolare, e siano comunemente multiple e bilaterali. Al contrario, la linfadenite cervicale micobatterica non tubercolare la posizione è generalmente unilaterale. L'area sub-mandibolare e i suoi dintorni e le aree pre-auricolari sembrano essere più comunemente colpite. I seni drenanti (figura 1) e la formazione di fistole sono più comuni nei casi con malattia tubercolare che non tubercolare.
Risultati tubercolari polmonari attivi o precedenti sulla radiografia del torace con presenza di sintomi costituzionali febbre, sudorazione notturna da fatica e perdita di peso favoriscono la linfadenite cervicale tubercolare, mentre questi sintomi sono raramente presenti nella linfadenite cervicale non tubercolare.

Il test cutaneo PPD è un metodo diagnostico importante per la malattia. In generale, il risultato del test PPD-5 è fortemente positivo nella linfadenite cervicale tubercolare e negativo o debolmente positivo per la linfadenite non tubercolare.
Gestione:
Quando si sceglie il metodo di gestione, l'isolamento micobatterico è importante, anche se in letteratura il successo dell'isolamento micobatterico ha portato dal 10 al 69% e richiede 8-12 settimane per la coltura e sono disponibili relazioni sulla sensibilità. Per questo motivo la diagnosi istologica è importante per l'inizio del trattamento. Sebbene la resistenza alla chemioterapia anti-tubercolare nella linfoadenite cervicale micobatterica non tubercolare sia ben nota a causa del possibile fallimento dell'isolamento micobatterico, è logico che la chemioterapia antitubercolare venga somministrata a tutti i pazienti, senza eccezioni.
Se non vi è alcun effetto tonico, questa terapia deve essere continuata per 6 mesi, ma può essere estesa a 18 mesi a seconda della risposta. Per la tubercolosi della linfadenite cervicale la chemioterapia antitubercolare è efficace. Al contrario, per la linfadenite cervicale non tubercolare la chemioterapia anti-tubercolare è inefficace e pertanto si raccomanda di completare l'escissione chirurgica.
La linfoadenopatia micobatterica non tubercolare è divisa in due gruppi in base alla risposta alla chemioterapia anti-tubercolare. Il primo gruppo è "facile da trattare" e comprende M. kansasi, M. xenopi, M. szulgai, M. marinum e M. ulcerans. Il secondo gruppo è "difficile da trattare" ed è composto da M. avium intracellulare (MAI), M. scrofulaceum, M. simiae, M. chelonae e M. forfuitum. Nei casi causati da micobatteri tubercolari e da chemioterapia anti-tubercolare M. kansasi si consiglia. Tuttavia M. scrofulaceum e MAI, che sono gli altri due micobatteri non tubercolari più frequenti che causano la linfoadenopatia cervicale, sono resistenti alla chemioterapia.
conclusioni:
Considerando che la chemioterapia anti-tubercolare è efficace per la linfadenite cervicale tubercolare, sono meno efficaci per la linfoadenite cervicale micobatterica di origine non tubercolare e il trattamento di scelta è l'escissione totale. La diagnosi istologica è il metodo diagnostico più favorevole, i risultati della coltura in sospeso, che in genere richiedono 8-12 settimane, per iniziare il trattamento il più presto possibile.
Va tenuto presente che le infezioni da micobatteri non tubercolari compaiono comunemente nei seguenti casi; i bambini in particolare; sedi unilaterali o singole del sito, pazienti con risultati negativi della PPD e radiografie al torace negative.
In assenza di una storia di tubercolosi o di contatto tubercolare, in questi casi devono essere eseguiti pazienti senza scompenso sistemico, escissione chirurgica completa o dissezione nodale selettiva. La chemioterapia anti-tubercolare deve essere somministrata per un periodo più lungo della tubercolosi polmonare (può estendersi fino a 18 mesi).
La biopsia deve essere escissionale, quando possibile, anche il completamento dell'asportazione chirurgica è obbligatoria nei casi resistenti alla chemioterapia anti-tubercolare. Il curettage della lesione o l'aspirazione con ago singolo o multiplo del contenuto della massa è un metodo di trattamento sicuro e attento per condizioni speciali come un nervo facciale adiacente o i suoi rami e nel caso di un ascesso freddo insieme alla chemioterapia anti-tubercolare.